« Une crise déchirante se développe dans les centres de soins de longue durée de l’Ontario et du Canada. Aujourd’hui pourrait bien être un point tournant dans notre lutte contre la COVID-19. »
Nous sommes le 20 avril 2020. Ce message au personnel de l’hôpital, c’est un appel à l’aide.
« Les résidents de ces centres sont parmi les plus vulnérables de notre communauté. Ce sont des êtres chers – parents, grands-parents, membres de famille, amis. Certains foyers de soins de longue durée manquent tellement de personnel que c’est un défi d’assurer les besoins de base. Ils ont besoin de notre aide. »
Ce jour-là et ceux qui suivront, on encourage nos équipes à se porter volontaires pour travailler dans un centre de soins de longue durée. La vague que l’on voyait sévir ailleurs dans le monde était arrivée, ici aussi. Seulement, ce n’est pas dans les hôpitaux qu’elle s’est manifestée en premier.
Chapitre IV
Première vague
« Je t’envoie cinq patients qui vont mourir dans les prochains 24 h, on ne peut pas s’en occuper. » Valérie Dubois Desroches se souvient vivement de la détresse dans les centres de soins de longue durée. Elle était alors gestionnaire de l’Urgence. Ces mots, ce sont ceux d’un médecin, au bout du fil, dans l’un de ces centres si durement frappés par le coronavirus.
« Si on ne le fait pas, personne ne va le faire. » C’est sa réaction, sans hésiter ; une évidence. « Ça a été ma première expérience avec la mort… j’ai été gestionnaire dans plein de secteurs, mais ce n’est pas aux cliniques ambulatoires que les gens décèdent. »
En mars, on dénombrait trois décès liés au coronavirus, à Ottawa. En avril, 119. En mai, 127. Avant même l’arrivée de l’été, 250 personnes auront succombé à la maladie. Dans la région, le mois de mai 2020 aura été le plus mortel de la pandémie.
Alors que les Forces armées canadiennes sont déployées dans des centres de Toronto et du Québec, à Ottawa, ce sont près de 300 membres du personnel des hôpitaux de la région, y compris Montfort, qui se portent volontaires, en quelques jours seulement, pour prêter main forte dans neuf établissements.
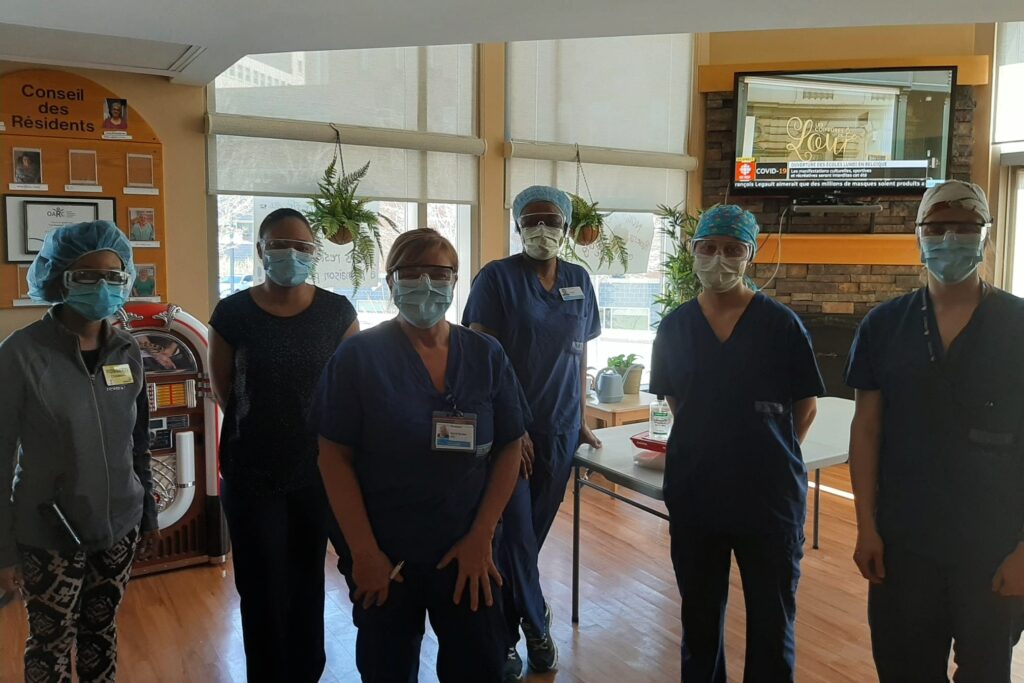
Quelques jours plus tard, la gravité de la situation amène le gouvernement de l’Ontario à décréter que les hôpitaux peuvent – et doivent – réaffecter des ressources pour « intervenir face à la COVID-19 », y compris dans les centres de soins de longue durée.
Le ministère de la Santé confie à Montfort la responsabilité de deux centres : le Manoir Marochel et le Centre de soins de longue durée Montfort. Ce sont les deux plus proches, et leurs résidents sont majoritairement francophones. Plusieurs sont atteints de la maladie, mais des membres du personnel aussi, et leur absence se fait sentir.
Il faut sauver les soins de longue durée
« Quand je suis rentrée au CLSD Montfort, j’ai vu la panique dans les yeux des employés. » Gasline Ternier est alors gestionnaire clinique. On lui confie la coordination de l’appui aux centres de soins de longue durée. « J’ai réalisé qu’on était vraiment bien à l’hôpital. Avec Sylvie-Denise (Nault) et d’autres collègues, on les a aidés à mettre en place des zones rouges, jaunes, etc. On les a aidés avec les ÉPI aussi. »
Le quotidien a beaucoup changé à l’hôpital, depuis quelques semaines. Des collègues de tous horizons sont réaffectés, redéployés vers les endroits où les besoins sont les plus grands. Sans surprise, les résidences en font partie. Qu’il s’agisse de préposés, de physiothérapeutes, ou même de personnel administratif, on fait équipe pour répondre à l’appel.
« Je suis allé aider à cause de la vidéo d’Anik. » C’est après avoir vu le témoignage d’une collègue que Carole Bourcier, infirmière d’expérience et facilitatrice de soins, se porte volontaire pour contribuer à l’effort de guerre qui se déploie dans les résidences à proximité.
« Je suis arrivé à Marochel le mercredi avant la grande fin de semaine », raconte-t-elle. « Il y avait trois employés habitués, un employé d’agence, peut-être quelques autres, mais pas beaucoup. Plusieurs personnes (de l’hôpital) allaient aider, mais dans des rôles de soutien, pas nécessairement de soins directs aux patients. »

« Les familles étaient aux fenêtres des chambres de leurs proches ; ils n’avaient pas le droit d’entrer pour visiter. Le gazon était piétiné tout autour de la résidence. Les familles faisaient pratiquement du camping. »
Dès les premières minutes, Carole se familiarise avec les lieux, et surtout, constate l’ampleur des besoins. « J’ai eu une journée de formation pour apprendre un nouveau système, un nouvel environnement. Une aile était désignée pour la COVID, l’autre non. J’étais l’infirmière qui donnait les médicaments dans l’aile COVID, j’étais l’infirmière pour 27 patients. »
« Le samedi matin, j’arrive à mon poste. Une préposée vient me voir pour me dire qu’il manquait deux préposés dans l’aile COVID et deux préposés dans l’autre aile. Je lui ai demandé pourquoi elle me disait ça. Elle m’a répondu : “Because you’re in charge.”
J’étais la seule infirmière, elle était la seule préposée.
Je me suis demandé ce que j’étais allée faire là. Plusieurs m’ont demandé pourquoi je n’étais pas simplement repartie : je ne pouvais pas. J’avais mes 27 patients, et personne d’autre n’allait s’occuper d’eux. »
Quand je vous disais que nos valeurs, que la culture qui caractérise l’équipe Montfort, a suivi nos collègues partout, c’est avec des exemples comme ceux-là que ça s’illustre le mieux. « Ceux qui se sont portés volontaires pour aller aider, c’était vraiment une grande marque d’entraide », soutient Gasline.
Carole reprend. « La préposée m’amène au poste, où il y avait une liste de numéros de téléphone : des superviseurs, des gestionnaires, des gens de la compagnie de soins de longue durée. J’ai fait plusieurs appels, pour qu’on me dise finalement : “You’ll have to work the way you are.”
À ce moment-là, j’ai appelé la coordonnatrice à l’hôpital. “Je t’envoie ce que je peux”, qu’elle m’a dit. Dans la demi-heure, deux préposés sont arrivés, des gens d’entretien ménager aussi. J’ai appelé Rémi (Dumais) et Gasline (Ternier). Ils sont venus aider aussi.
Un monsieur a été 24 h tout seul dans la cuisine. C’était le seul qui n’était pas malade. Notre équipe de nutrition est venue aider ensuite. » Pendant un mois, l’équipe de Linda Tobler s’occupera des repas des résidents du Manoir Marochel. « À partir de ce jour-là, on s’est organisé », enchaine Carole. « J’ai été là trois semaines. Après, j’ai fait un projet de prévention des plaies pour la résidence, pour mettre à jour leurs processus. Je suis revenue à l’hôpital vers la mi-juin. D’autres sont restés jusqu’à la fin juin. »
« L’année passée, donc trois-quatre ans plus tard, j’ai appelé à Marochel pour transférer un patient. J’avais à peine fini de me nommer que la dame a tout de suite répondu : “La Carole qui est venue nous aider ?” Ça m’a rendue très émue. Ils ont vraiment apprécié notre aide. »

« Aider ces gens-là ça a été un coup de cœur pour moi », ajoute Gasline. « Je pense que ça a été un coup de cœur pour les collègues aussi, et pour les gens dans les centres qu’on est allé aider.
Des gens comme Sylvie-Denise et Muleka (Ngenda Muadi), en prévention des infections. Des gens comme Carole Bourcier. À Marochel, il ne restait pratiquement personne pour supporter ce centre-là. Elle s’est approprié l’environnement ; on aurait dit qu’elle avait toujours travaillé là. »
L’équipe de la « Clinique Heron » prêtera aussi main-forte pour le dépistage au CLSD Montfort et à Marochel, et dans d’autres résidences de la région. C’est même en autobus nolisé qu’ils se rendront faire les prélèvements.
« Sans ces gens-là, ces collègues qui ont levé la main, notre appui aux soins de longue durée n’aurait pas été possible », affirme Gasline.
Des soins, intensifs
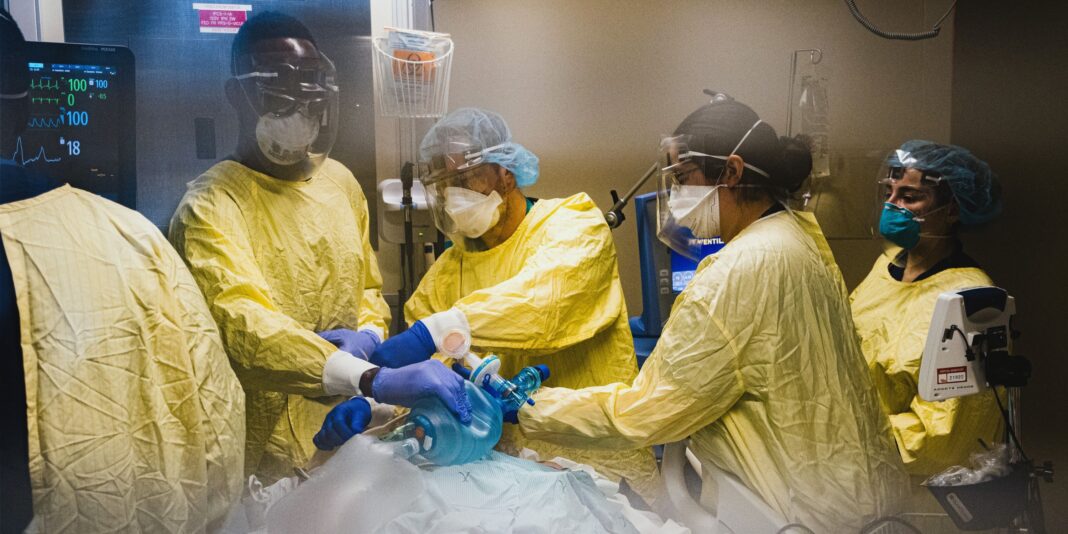
Si la première vague frappe si durement les soins de longue durée, elle n’épargne pas pour autant les hôpitaux. Bien que le nombre de patients atteints de la COVID-19 que l’on soigne n’atteindra son apogée que lors d’une prochaine vague, il n’en est pas moins que les gens qui souffrent de la maladie demandent toute l’attention des équipes de soins, qui réinventent leurs façons de faire presque quotidiennement.
« À l’Urgence, on écrivait dans les fenêtres des chambres avec des marqueurs à tableau », explique Valérie Dubois Desroches, alors gestionnaire du secteur. « On se parlait avec des tableaux, avec des interphones, des walkie-talkie, plein de moyens novateurs qu’on a adoptés pour réduire les risques d’entrer en contact avec le virus. »
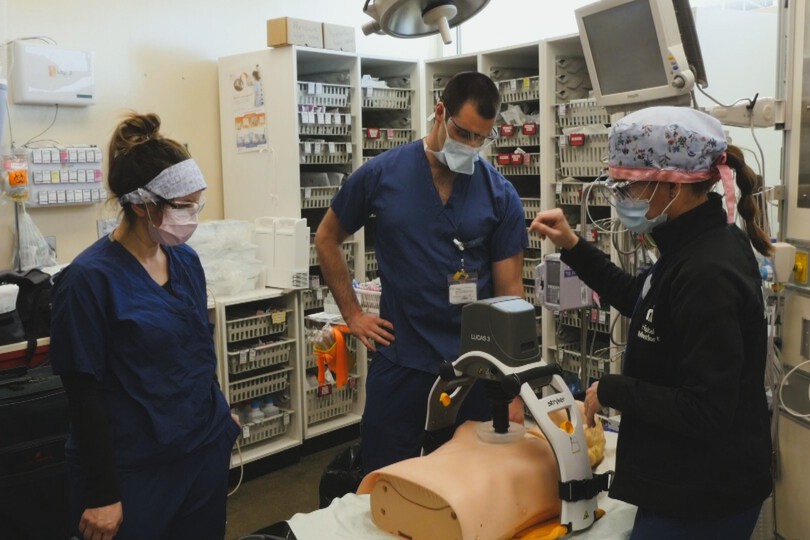
« Les robots Lucas (qui se chargent des compressions thoraciques lors des réanimations) sont arrivés au bon moment, ça évitait d’exposer quelqu’un de plus », ajoute Valérie, « et c’est vraiment impressionnant ! »
Aux Soins intensifs, toutes les techniques qu’on utilise, on peut en avoir besoin pour un même patient. « J’en ai vécu beaucoup en 39 ans, mais jamais comme ça, jamais aussi soutenu ! » C’est ainsi que l’éducatrice clinique du secteur à l’époque, Renée Gagné, décrivait la situation sur le terrain. « Je n’en croyais pas mes yeux. »
Les protocoles d’intubation et d’oxygénation sont renouvelés, on apprivoise des médicaments jusqu’alors méconnus, on réalise une trachéotomie au chevet – une première à Montfort.
Éventuellement, malgré toutes les précautions, ce que l’on redoutait est arrivé. « Ce jour-là, il n’y avait qu’un nouveau cas dans la région. C’était moi. » Véronique Papineau est infirmière aux Soins intensifs, avec une vingtaine d’années d’expérience derrière le stéthoscope. Au cœur de la première vague, elle contracte le coronavirus. « Quand j’ai eu le résultat, c’est comme si je ne le croyais pas », explique-t-elle. « C’était un choc. »
Heureusement, Véronique s’en remet après quelques semaines. Elle avait voulu raconter son histoire, à l’époque. « Ce qui m’a manqué le plus, c’est de parler à quelqu’un de malade comme moi, dans la même situation que moi », disait-elle dans un article en juin 2020. « Il y a comme un tabou… je veux briser ce silence-là. »
C’est un virus qui marque, assurément. Quand on l’attrape, quand on voit les autres le contracter. Bien que d’avoir la COVID-19 soit devenu plutôt banal pour la majorité, on semble tous avoir un souvenir d’une première fois.
« Je me souviens des premiers employés de l’Urgence qui ont eu la COVID », dit Valérie. « Je me souviens aussi des premiers employés qui sont revenus au travail. Avoir les résultats de test, c’était long. L’isolement pendant deux semaines, au moins ; parfois, ils étaient absents trois semaines, un mois. Ça m’a redonné espoir de les voir revenir. »

La première vague de la pandémie s’estompera avec l’arrivée de l’été. À son plus fort, fin avril, on comptait près de 800 cas dans la région ; rien, quand pense aux nombres que l’on allait éventuellement connaitre avec les vagues subséquentes.
La saison estivale amène avec elle un vent d’espoir. On se déconfine peu à peu, on retrouve une certaine vie sociale ; souvent dehors, et quand même à deux mètres. Le port du masque devient pratique courante, voire obligatoire, dans les lieux publics. Et alors que l’on se réjouit de cette accalmie, la communauté scientifique intensifie ses efforts pour parvenir à concocter une solution qui nous protégera contre la maladie.
La semaine prochaine : Chapitre V – Course vaccinale
Pour relire l’article précédent de la série : Chapitre III – En guerre contre le virus