Les thérapeutes respiratoires sont des professionnels de la santé qui soignent les patients de tout âge, en faisant des évaluations, de l’éducation, des tests diagnostiques, des réanimations cardiorespiratoires, différents traitements et en maintenant la fonction cardiopulmonaire. Toujours disponibles par un simple de coup de fil, vous pouvez les retrouver partout dans l’hôpital 24 heures sur 24, 7 jours par semaine.
Que ce soit en médecine, à l’Urgence, aux Soins intensifs, au Centre familial de naissance, au bloc opératoire ou en cliniques ambulatoires, les thérapeutes respiratoires sont essentiels au bon fonctionnement de l’hôpital et à la santé de nos patients. Rencontrons-en quelques-uns afin qu’ils nous parlent de leur profession et de leurs rôles à Montfort.

Jennifer Da Silva, thérapeute respiratoire au Centre familial de naissance et au laboratoire de fonctions pulmonaires
Tous les thérapeutes respiratoires à Montfort ont la même formation en néonatalogie. Cependant, en 2006, j’ai décidé de suivre le Programme de réanimation néonatale (PRN) afin de devenir instructrice, que je suis toujours d’ailleurs. Au cours des années, j’ai enseigné de nombreux cours de PRN ici au laboratoire de simulation, j’ai préparé et donné plusieurs formations de perfectionnement aux autres thérapeutes respiratoires sur le PRN, les intubation néonatales, le fonctionnement du SiPAP et du ventilateur. J’ai également eu l’opportunité de préparer et enseigner un cours néonatal spécifiquement pour les thérapeutes respiratoires de l’hôpital de Pembroke.
Pourquoi avoir choisi de travailler auprès des bébés?
Lors de notre troisième année dans le programme de thérapie respiratoire à La Cité, nous sommes en milieu clinique. Pendant près d’un an, nous faisons une rotation dans plusieurs secteurs, tels que les soins intensifs, l’urgence, le bloc opératoire et la néonatalogie entres autres. La rotation que j’avais grandement appréciée et qui me passionnais était sans hésiter la néonatalogie. Je ne sais pas pourquoi exactement j’aime autant travailler avec les bébés, mais c’est peut-être dû au fait que les bébés qui nécessitent notre attention et nos soins sont tellement petits, innocents et que je trouve ça tout simplement injuste qu’ils débutent leur vie ainsi.
Quels sont les défis particuliers avec les nouveau-nés?
Travailler en néonatalogie comporte certains défis. La place au doute et à l’erreur doivent être à leur minimum puisque les conséquences peuvent s’avérer plutôt dévastatrices, ce qui augmente davantage le niveau stress lors d’une intervention. Aussi, voir les parents démunis et désemparés face à leur bébé malade peut être très difficile sur le moral et ce, surtout si le prognostique n’est pas celui que nous espérions. En tant que thérapeute respiratoire, notre plus grand défi est de nous assurer de toujours être à l’affût des nouvelles lignes directrices en néonatalogie et de s’assurer d’être confortable à intervenir en cas de situations critiques.
Apprendre à connaître Jennifer au niveau personnel
Comment quelqu’un peut-il mettre instantanément un sourire sur ton visage?
Dans mon quotidien, mes enfants me font toujours sourire, que ce soit par une phrase à la fois adorable et maladroite, un geste ou juste par un regard. Dans mon milieu de travail, j’ai un sourire instantané lorsque je me rend compte que nous sommes vendredi après une semaine de travail exigeante!

Patrick Landriault, thérapeute respiratoire et précepteur de stages
Pourquoi as-tu choisi d’être thérapeute respiratoire?
J’ai toujours aimé la science de la santé, depuis un très jeune âge. Mon père étant paramédic avancé pour la Ville d’Ottawa a définitivement été une grande influence dans mon choix de carrière. J’ai voulu suivre mon père et devenir paramédic, mais c’est l’environnement de travail qui a influencé mon choix de carrière (moins de risques de blessures) et plus d’événements critiques au quotidien.
Quel parcours académique est requis pour devenir thérapeute respiratoire?
Les étudiants de La Cité doivent étudier pendant trois ans et demi (sept semestres) pour obtenir leur diplôme collégial avancé. Toutefois, ceci varie selon l’institution d’études. Par exemple, à Moncton le programme est offert à l’université, donc c’est un baccalauréat. Les années d’études sont TRÈS chargées et difficiles, remplies de matière théorique et plusieurs simulations en laboratoire. Les étudiants doivent compléter deux ans d’études théoriques avec les simulations, suivis d’un an et demi de stages avec rotations.
Comment se passent les stages des étudiants en thérapie respiratoire?
Tous les étudiants que nous recevons en thérapie respiratoire à Montfort viennent du collège La Cité. Pendant les dernières années, j’avais environ huit étudiants par année (deux en même temps), mais cette année, le format était différent, j’en ai accueilli cinq, un à la fois, pendant cinq semaines chacun.
En tout, je dédie 50 heures à la formation de chaque étudiant pendant leur rotation à Montfort. Les étudiants font plusieurs rotations (urgence, soins intensifs, soins généraux, bloc opératoire, soins néonataux, soins pédiatriques, soins diagnostics, soins communautaires et à la maison, etc.) à travers autres hôpitaux en plus de Montfort (L’Hôpital d’Ottawa, CHEO, Cornwall, George-Dumont – Moncton, Sudbury, Iqaluit, etc.).
Personnellement, en plus de Montfort, j’ai eu l’opportunité de faire des rotations à Moncton et à Cornwall. J’ai appris beaucoup de chaque expérience!
Apprendre à connaître Patrick au niveau personnel
Si tu commandes de la pizza, qu’est-ce que tu mets dessus?
CHAQUE fois que je commande de la pizza c’est la « La Belle » de Gabriel’s Pizza que je prends – pepperoni, fromage, olives vertes et bacon. Si je la fais à la maison, j’aime bien les oignons rouges, poivrons rouges et une feuille de basilique, tellement délicieux!

Mélika Poitras, thérapeute respiratoire en fonctions pulmonaires et en cessation tabagique
Comment encouragez-vous les gens à arrêter de fumer? Pourquoi c’est si important?
L’hospitalisation peut être chez plusieurs personnes un élément déclencheur pour débuter un processus de changements et entamer de bonnes habitudes de vie. Travaillant avec la pratique professionnelle, nous encourageons et fournissons toute l’information nécessaire aux patients qui désirent arrêter de fumer. Ils ont accès à divers produits de remplacement de nicotine et à un suivi en collaboration avec le Modèle d’Ottawa d’abandon du tabagisme.
Fumer a des effets néfastes sur la santé de tous, autant ceux qui fument que ceux qui y sont exposés. Nous encourageons et tentons d’amener cette vague de changement à tous les patients fumeurs.
Qu’est-ce que le laboratoire de fonctions pulmonaires? Comment contribuez-vous?
Le laboratoire de fonctions pulmonaires est une clinique externe qui permet d’effectuer des examens pulmonaires spécifiques afin de pouvoir poser un diagnostic précis tel que le MPOC ou l’asthme. Les tests de fonctions pulmonaires sont des outils pour évaluer le système respiratoire. Nous procédons à divers tests diagnostiques soit : fonction pulmonaire complète, provocation bronchique, induction de l’asthme à l’exercice, tests d’ergospirométrie et tests de qualification pour l’oxygène. Tous ces tests servent soit à poser un diagnostic précis ou permettre de suivre l’évolution ou la progression d’une maladie « X ». Nous utilisons diverses méthodes afin de mesurer les volumes pulmonaires, analyser les débits et la capacité pulmonaire ainsi que la capacité de diffusion auprès d’une clientèle diversifiée.
Apprendre à connaître Mélika au niveau personnel
Que ferais-tu avec un million de dollars?
Je profiterais de la vie raisonnablement.

Maxime Proulx, thérapeute respiratoire au bloc opératoire, en ophtalmologie, bronchoscopie et pour les césariennes
Quel est ton rôle au bloc opératoire?
Au bloc, notre travail est d’agir à titre de bras droit à l’anesthésiste et d’assurer une anesthésie sécuritaire pour les patients venant pour une chirurgie. Les thérapeutes respiratoires se démarquent par leur versatilité et leur capacité à s’adapter dans les moments critiques lors de la période périopératoire en maintenant les voies respiratoires étanches, faisant ou assistant à l’intubation lors de l’anesthésie générale ainsi qu’en administrant des médicaments selon les différents besoins pour stabiliser et/ou maintenir le patient sous anesthésie. La collaboration entre l’anesthésiste et le thérapeute respiratoire se doit d’être toujours impeccable… un moment d’inattention ou une erreur pourrait engendrer de graves complications.
Êtes-vous toujours dans les salles d’opération? Ou votre travail se fait-il plus avant et après?
Habituellement, notre implication est lors de l’induction du patient ainsi qu’au réveil du patient dans la salle d’opération. Les moments les plus critiques de l’anesthésiste sont souvent plus pendant l’induction et à l’émergence (réveil du patient). On est un peu comme un co-pilote qui aide l’avion avec le décollage et l’atterrissage. Nous participons aussi à l’anesthésie locorégionale qui vise à contrôler la douleur périopératoire et postopératoire en injectant un médicament près de nerfs spécifiques. Ceci se fait à la salle de réveil dans notre salle de bloc nerveux.
Apprendre à connaître Maxime au niveau personnel
Quel est l’objet sans lequel tu ne pourrais pas vivre?
Je ne crois pas qu’il y ait un objet spécifique sans, mais je crois que c’est plutôt le travail d’équipe avec les anesthésistes qui m’importe le plus. Avoir une bonne relation avec ton partenaire de travail est pour moi l’aspect le plus important. Nous sommes très chanceux à Montfort d’avoir une équipe d’anesthésistes et thérapeutes respiratoires comme la nôtre. On ne se le cachera pas, la pression de performer pour toute l’équipe, autant l’équipe chirurgicale que l’équipe d’anesthésie peut être stressante par moment, mais avec l’équipe que nous avons, la vie au travail très agréable!
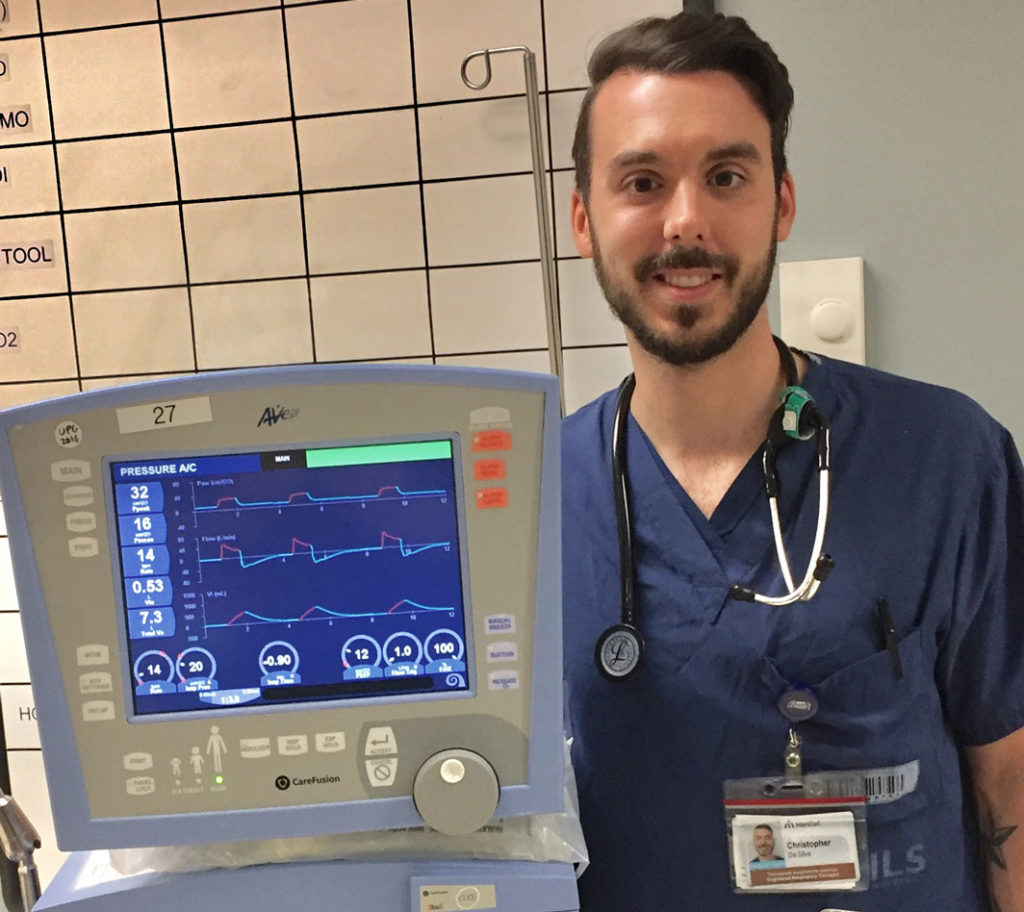
Christopher Da Silva, thérapeute respiratoire sur les différentes unités de médecine/chirurgie, aux Soins intensifs et à l’Urgence
Explique-nous le rôle d’un thérapeute respiratoire sur les unités de soins?
En plus des tâches spécifiques aux unités plus spécialisées, notre rôle consiste en éduquer nos patients atteints de la maladie pulmonaire obstructive chronique, notamment sur les signes et symptômes de la maladie, les techniques de prise d’inhalateurs, les différentes techniques de respiration ou de toux, la cessation du tabac. Nous faisons les tests de spirométrie au chevet et la performance de gaz artériels afin de déterminer si le patient qualifie pour avoir de l’oxygène à la maison. Nous assistons l’installation et éduquons les patients ayant besoin d’une machine CPAP pour dormir la nuit.
Nous jouons aussi un rôle important en tant que membre de l’équipe multidisciplinaire pour la prise en charge de patients chroniques (patients dépendants de ventilateur) et patients avec trachéostomie à l’étage. De plus, nous prodiguons des soins aux patients nécessitant un apport d’oxygène plus élevé en proposant l’utilisation de différentes thérapies d’administration et fournissant d’autres soins (moustache nasale, Airvo). On s’occupe également de la titration d’oxygène.
Au quotidien, nous complétons plusieurs autres tests diagnostiques selon les différentes ordonnances obtenues, par exemple, pour les ECG, spirométrie au chevet, ABG, walk-test ou oxymétrie nocturne et sommes toujours prêts à répondre à toute situation urgente non planifiée.
Et un thérapeute respiratoire à l’Urgence?
À l’Urgence, nous évaluons tous les patients qui se présentent pour une difficulté respiratoire quelconque. Que ça soit une détresse légère ou une sévère, le TR est présent, évalue et suggère des traitements ou des interventions. Nous assistons aussi avec les sédations conscientes, cardioversions et gastroscopies d’urgence dans le but de supporter les voies aériennes. On peut aussi initier des thérapies de support ventilatoire non-invasives, appelé Bipap ou encore soutenir le médecin (ou performer) l’intubation endotrachéale pour différents diagnostics.
D’autres aspects de notre rôle consistent à initier la ventilation mécanique une fois le patient intubé, d’administrer/enseigner au sujet des inhalateurs, d’accomplir différents tests diagnostiques et de répondre aux situations d’urgence/codes.
Finalement, comment un TR se garde occupé aux Soins intensifs?
Le TR aux Soins évalue et traite les patients qui sont sur des hautes concentrations d’oxygène, sur des thérapies de haut débit d’oxygène (de type Airvo), sur de la ventilation non-invasive (Bipap) et des patients intubés nécessitant l’aide d’un ventilateur pour respirer. Il insère aussi des lignes artérielles, assiste le médecin (ou performe) l’intubation, offre du soutien au médecin pour les bronchoscopies, apporte des changements aux paramètres du ventilateur (ou du Bipap) et les adaptent selon le diagnostic du patient et extube les patients prêts à être déconnectés du ventilateur.
Il utilise également diverses techniques de toux assistée sur des patients ayant de la difficulté à mobiliser leurs sécrétions, prend soins de patients ayant une trachéostomie, fait multiples tests diagnostiques et comme tous les secteurs, est prêt à répondre à toute urgence.
Apprendre à connaître Christopher au niveau personnel
Si tu pouvais voyager dans le temps, à quelle période irais-tu?
Étant un très grand fan de soccer, j’aurais aimé pouvoir vivre dans les années 70-80. J’aurais ainsi pu profiter des grands joueurs de cette époque. Les Pelé, Maradona, Eusébio, Cruyff m’auraient tous fait rêver!! Quoique, de mon enfance à aujourd’hui, ce n’est vraiment pas si mal non plus avec les Cristiano Ronaldo, Messi, Zidane et Ronaldinho. Je dois avouer que l’équipe du Portugal me fait rêver à chaque match!
Toujours prêts dans les situations d’urgence, les thérapeutes respiratoires doivent souvent arrêter ce qu’ils sont en train de faire (si le patient est stable) pour se diriger très, très, très rapidement à l’endroit d’un code. Tous les TR ayant leur cours de RCR, ACLS, PRN à jour sont en mesure de performer selon les standards établis. En tant normal, des trois TR de jour, deux restent au code (à moins d’exception particulière) et le troisième s’occupe des autres appels au cas où une autre situation urgente devrait se présenter. Toujours sur le qui-vive, les TR doivent avoir la capacité de demeurer calme malgré le rush d’adrénaline pour rester concentrer sur son rôle et ses tâches à accomplir.
En plus de leur rôle sur parmi tous les secteurs de l’hôpital, les thérapeutes respiratoires font aussi partie des différentes équipes de codes. Ils nous expliquent leur rôle au sein de celles-ci.
Code bleu
- S’assurer que le patient est ventilé de façon efficace avec un ballon de réanimation dès l’arrivée au chevet.
- Succionner les sécrétions ou le sang présent dans la bouche du patient.
- Préparer l’équipement nécessaire pour l’intubation (qui se trouve dans chacun des chariots de RCR dans l’hôpital).
- Faire l’intubation endotrachéale (sous ordonnance du MD) ou assister le médecin, si celui-ci veut pratiquer l’intubation
- Confirmer le bon positionnement du tube (dans la trachée, pour ventiler les deux poumons).
- Participer aux compressions thoraciques à tour de rôle avec les autres membres de l’équipe qui s’affairent déjà à cette tâche (suite à l’intubation).
- Si l’équipe réussi à « ramener » le patient, initier le ventilateur et connecter le ventilateur au tube endotrachéale.
- Aider à stabiliser le patient pour le transférer aux Soins intensifs.
Code rose
- VITE! Le thérapeute respiratoire ne cours pas pour aller au code, il SPRINTE! Chaque seconde est cruciale.
- Assurer une ventilation efficace : ventilation manuelle du nouveau-né avec un ballon de réanimation en suivant l’algorithme du Programme de réanimation néonatale.
- Intuber ou assister le pédiatre sur place pour l’intubation, au besoin.
- Une fois le bébé intubé et stabilisé, ce dernier ira à la pouponnière et le ventilateur sera installé sur le nouveau-né selon des paramètres précis.
- Rester au chevet avec l’équipe pour établir le plan de soins et transférer le bébé en détresse au CHEO.
Code ÉRIC
- Se diriger au chevet du patient avec une infirmière des Soins intensifs attitrée et le médecin.
- Procéder (en équipe) à l’évaluation du patient : raison de l’appel, état du patient (neurologique, cardiaque, respiratoire, etc.).
- Débuter les traitements appropriés (sous ordonnance médicale) et demander les tests nécessaires à la situation.
- Décider si le patient est assez stable pour demeurer sur son unité ou s’il doit être admis aux Soins Intensifs. Si le patient demeure sur son unité, l’équipe ÉRIC fera un suivi avec lui le lendemain.